Нога спортсменов - Athletes foot
| Нога спортсмена | |
|---|---|
| Другие имена | Tinea pedis, стригущий лишай стопы,[1] мокасин ноги[2] |
 | |
| Тяжелая форма стопы спортсмена | |
| Специальность | Инфекционное заболевание |
| Симптомы | Зуд, шелушение, покраснение стопы[3] |
| Причины | Грибы (Трихофитон, Эпидермофитон, Микроспорум )[4] |
| Диагностический метод | На основании симптомов, подтвержденных культура или же микроскопия[4] |
| Профилактика | Не ходить босиком в общественных душевых, держать ногти на ногах короткими, носить достаточно большую обувь, ежедневно менять носки.[4][5] |
| Уход | Противогрибковые препараты наносится на кожу или принимается внутрь[2][4] |
| Частота | 15% населения[2] |
Нога спортсмена, известный в медицине как tinea pedis, является обычным кожная инфекция стоп, вызванных грибком.[2] Признаки и симптомы часто включают зуд, шелушение, растрескивание и покраснение.[3] В редких случаях кожа может волдырь.[6] Грибок стопы спортсмена может поражать любую часть стопы, но чаще всего растет между пальцами ног.[3] Следующая по распространенности область - нижняя часть стопы.[6] Этот же грибок также может повлиять на гвозди или Руки.[4] Это член группы болезней, известных как опоясывающий лишай.[7]
Стопа спортсмена вызывается рядом различных грибы,[3] включая виды Трихофитон, Эпидермофитон, и Микроспорум.[4] Состояние обычно возникает при контакте с инфицированной кожей или грибком в окружающей среде.[3] Обычно грибки могут выжить вокруг бассейнов и в раздевалках.[8] Они также могут передаваться от других животных.[5] Обычно диагноз ставится на основании признаков и симптомов; однако это может быть подтверждено либо культура или увидев гифы используя микроскоп.[4]
Некоторые методы профилактики включают в себя не ходить босиком в общественных душевых, держать ногти на ногах короткими, носить достаточно большую обувь и ежедневно менять носки.[4][5] В случае заражения ноги должны быть сухими и чистыми, также может помочь ношение сандалий.[3] Лечение может быть либо с противогрибковые препараты наносится на кожу, например, клотримазол или при хронических инфекциях противогрибковые препараты, которые принимают внутрь, например тербинафин.[2][4] Обычно рекомендуется использовать крем в течение четырех недель.[4]
Стопа атлета была впервые описана в медицине в 1908 году.[9] В глобальном масштабе от стопы спортсмена страдают около 15% населения.[2] Мужчины болеют чаще, чем женщины.[4] Чаще всего встречается у детей старшего возраста или молодых людей.[4] Исторически считается, что это редкое заболевание, которое стало более частым в 1900-х годах из-за более широкого использования обуви, клубы здоровья, война и путешествия.[10]
Признаки и симптомы
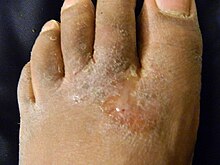
Стопа спортсмена делится на четыре категории или проявления: хроническая межпальцевая стопа спортсмена, подошвенная (хроническая чешуйчатая) стопа спортсмена (также известная как "мокасиновая стопа"), острый язвенный дерматит стопы,[11] и пузырно-пузырчатая атлетическая стопа.[2][12][13] «Межпальцевый» означает между пальцами ног. «Подошвенный» здесь относится к подошве стопы. Язвенное состояние включает мацерированные поражения с чешуйчатыми краями.[11] Мацерация - это размягчение и разрушение кожи из-за чрезмерного воздействия влаги. А пузырно-буллезная болезнь это тип кожно-слизистые заболевания был характеризован пузырьки и буллы (волдыри). И пузырьки, и буллы заполнены жидкостью. поражения, и они различаются по размеру (везикулы меньше 5-10 мм, а буллы больше 5-10 мм, в зависимости от того, какое определение используется).[нужна цитата ]
Атлетическая стопа чаще всего возникает между пальцами ног (межпальцевая), чаще всего поражается пространство между четвертым и пятым пальцами.[14][15][16] Случаи межпальцевой атрофической стопы, вызванные Trichophyton rubrum может быть бессимптомным, может чесаться или может появиться кожа между пальцами ног красный или язвенный (чешуйчатый, слоеный, с мягкий и белый, если кожа была влажной ),[7][17] с зудом или без него. Острый язвенный вариант межпальцевой атлетической стопы, вызванный: T. mentagrophytes характеризуется болью, мацерацией кожи, эрозиями и трещинами на коже, образованием корок и запахом из-за вторичной бактериальной инфекции.[13]
Подошвенная стопа спортсмена (мокасиновая стопа) также вызывается: Т. rubrum которые обычно вызывают бессимптомные, слегка эритематозные бляшки (участки покраснения кожи), образующиеся на подошвенной поверхности (подошве) стопы, которые часто покрыты тонкими порошкообразными гиперкератотические чешуйки.[2][13]
Везикулобуллезный тип атлетической стопы встречается реже и обычно вызывается: T. mentagrophytes и характеризуется внезапным появлением зудящих волдырей и пузырьки на эритематозной основе,[7] обычно появляется на подошве стопы. Этот подтип спортивной стопы часто осложняется вторичной бактериальной инфекцией: Streptococcus pyogenes или же Золотистый стафилококк.[13]
Осложнения
По мере прогрессирования заболевания кожа может трескаться, что приводит к бактериальная инфекция кожи[13] и воспаление лимфатических сосудов.[11] Если позволить расти слишком долго, грибок стопы спортсмена может распространиться и заразить ногти на ногах.[18] питаясь кератином в них, состояние называется онихомикоз.[19]
Потому что нога спортсмена может зуд, это также может вызвать рефлекс царапины, заставляя хозяина почесать зараженную область, прежде чем они это поймут. Расчесывание может еще больше повредить кожу и ухудшить ее состояние, поскольку грибок будет легче распространяться и развиваться. Ощущение зуда, связанное со стопой спортсмена, может быть настолько сильным, что может привести к тому, что хозяин будет чесаться достаточно сильно, чтобы нанести экскориации (открытые раны), подверженные бактериальной инфекции. Дальнейшее расчесывание может удалить струпья, замедляя процесс заживления. Расчесывание инфицированных участков также может распространить грибок на пальцы и под ногти. Если не смыть достаточно быстро, он может заразить пальцы и ногти, разрастаясь на коже и ногтях (а не только под ними). После расчесывания он может распространяться на все, к чему прикасается человек, включая другие части тела и окружающую среду. Расчесывание также приводит к попаданию чешуек инфицированной кожи в окружающую среду, что может привести к дальнейшему распространению. Когда грибок стопы спортсмена или зараженные частицы кожи распространяются на окружающую среду (например, на одежду, обувь, ванную комнату и т. заражать) хост, с которого они пришли. Например, инфицированные ноги поражают носки и обувь, что еще больше подвергает ноги воздействию грибка и его спор при повторном ношении.[нужна цитата ]
Легкость, с которой грибок распространяется на другие части тела (на пальцы), создает еще одно осложнение. Когда грибок распространяется на другие части тела, он может легко вернуться к ступням после лечения. И поскольку условие называется чем-то другим в каждом месте, оно выполняется (например, tinea corporis (стригущий лишай) или tinea cruris (зуд спортсмена), инфицированные люди могут не знать, что это одно и то же заболевание.
Некоторые люди могут испытывать аллергическую реакцию на грибок, называемую id реакция при котором волдыри или пузырьки могут появляться в таких областях, как руки, грудь и руки.[20] Лечение основной инфекции обычно приводит к исчезновению реакции id.[20]
Причины
Стопа спортсмена - это форма дерматофития (грибковые инфекции кожи), вызванные дерматофиты, грибки (большинство из которых представляют собой плесень), которые населяют мертвые слои кожи и переваривают кератин.[2] Дерматофиты - это антропофильный, имея в виду эти паразитический грибы предпочитают человека-хозяина. Стопа спортсмена чаще всего вызывается плесенью, известной как Trichophyton rubrum и T. mentagrophytes,[21] но также может быть вызвано Epidermophyton floccosum.[22][23] Большинство случаев спортивной стопы среди населения в целом вызвано: Т. rubrum; однако большинство случаев заболевания стопой у спортсменов вызвано T. mentagrophytes.[13]
Передача инфекции
По данным Великобритании Национальный центр здоровья «Стопа спортсмена очень заразна и может передаваться через прямой или косвенный контакт».[24] Болезнь может распространиться на других напрямую, когда они коснутся инфекции. Люди могут заразиться этим заболеванием косвенно, контактируя с зараженными предметами (одежда, полотенца и т. Д.) Или поверхностями (такими как ванная, душ или полы в раздевалках). Грибки, вызывающие микоз стопы, могут легко распространиться на окружающую среду. Грибки стирают пальцы и босые ступни, но также путешествуют по мертвым клеткам кожи, которые постоянно отваливаются от тела. Грибки на ногах спортсмена и зараженные частицы кожи и хлопья могут распространяться на носки, обувь, одежду, других людей, домашних животных (через ласки), простыни, ванны, душевые, раковины, столешницы, полотенца, коврики, полы и ковры.
Когда грибок распространился на домашних животных, он может впоследствии распространиться на руки и пальцы людей, которые их гладят. Если животное часто грызет себя, это может быть не блоха, на которую он реагирует, а ненасытный зуд от опоясывающего лишая.
Один из способов подхватить ногу спортсмена - сначала заразиться грибковой инфекцией где-нибудь еще на теле. Грибки, вызывающие образование стопы спортсмена, могут распространяться с других частей тела на стопы, обычно при прикосновении или царапании пораженного участка, в результате чего грибок попадает на пальцы, а затем касается или царапания стопы. Хотя грибок остается прежним, название заболевания меняется в зависимости от того, на каком участке тела находится инфекция. Например, инфекция известна как tinea corporis («стригущий лишай») при поражении туловища или конечностей или tinea cruris (зуд спортсмена или зуд дхоби) при поражении паха. Одежда (или обувь), тепло тела и пот могут сохранять кожу теплой и влажной - это именно та среда, в которой грибок процветает.
Факторы риска
Помимо воздействия любого из способов передачи, представленных выше, существуют дополнительные факторы риска, которые увеличивают вероятность заражения стопой спортсмена. Люди, у которых ранее была атлетическая стопа, имеют больше шансов заразиться, чем те, кто не болел. Взрослые чаще заболевают спортивной стопой, чем дети. У мужчин больше шансов заболеть спортивной стопой, чем у женщин.[25] Людям с диабетом или ослабленной иммунной системой[25] более подвержены заболеванию. ВИЧ / СПИД ослабляет иммунную систему и увеличивает риск заражения стопой спортсмена. Гипергидроз (аномально повышенное потоотделение) увеличивает риск инфицирования и затрудняет лечение.[26]
Диагностика
При посещении врача применяется основная процедура диагностики. Это включает проверку истории болезни пациента и его истории болезни на предмет факторов риска,[11] медицинское собеседование, во время которого врач задает вопросы (например, о зуде и расчесах), и медицинский осмотр.[11] Стопу спортсмена обычно можно диагностировать путем визуального осмотра кожи и выявления менее очевидных симптомов, таких как зуд в пораженной области.
Если диагноз неясен, направьте микроскопия из гидроксид калия подготовка соскоба кожи (известного как КОН тест ) может подтвердить диагноз стопы спортсмена и помочь исключить другие возможные причины, такие как кандидоз, ямчатый кератолиз, эритразма, контактный дерматит, экзема, или же псориаз.[13][23][27] Дерматофиты известно, что вызывает стопу спортсмена, демонстрирует множественное ветвление перегородки гифы по микроскопии.[13]
А Лампа Вуда (черный свет), хотя полезен при диагностике грибковых инфекций кожи головы (опоясывающий лишай на голове ), обычно не помогает при диагностике микозов, поскольку общие дерматофиты, вызывающие это заболевание, не флуоресцируют в ультрафиолетовом свете.[14]
Профилактика
Существует несколько профилактических мер гигиены стопы, которые могут предотвратить появление микоза и уменьшить вероятность рецидивов. Некоторые из них включают: держать ноги сухими, коротко стричь ногти на ногах; использование отдельной кусачки для инфицированных ногтей на ногах; использование носков из хорошо проветриваемого хлопка или синтетических влагоотводящих материалов (чтобы отводить влагу от кожи, чтобы она оставалась сухой); избегать тесной обуви, часто менять носки; и носить сандалии во время прогулки по местам общего пользования, таким как душевые в спортзале и раздевалки.[8][13][28]
Согласно Центры по контролю и профилактике заболеваний, «Ногти следует коротко подстригать и содержать в чистоте. Ногти могут вмещать инфекцию и распространять ее».[29] Рецидив микоза можно предотвратить с помощью противогрибкового порошка для ног.[13]
Грибы (плесень), вызывающие микоз стопы, требуют тепла и влаги для выживания и роста. Существует повышенный риск заражения при воздействии теплой и влажной среды (например, закрывающая обувь - туфли или ботинки, закрывающие ступни) и в общих влажных средах, таких как общие душевые, общие бассейны и лечебные ванны.[17] Хлорный отбеливатель это дезинфицирующее средство и обычное бытовое чистящее средство, которое убивает плесень. Очистка поверхностей раствором хлорного отбеливателя предотвращает распространение болезни при последующем контакте. Очистка ванн, душевых, полов в ванных комнатах, раковин и столешниц с помощью отбеливателя помогает предотвратить распространение болезни, в том числе повторное заражение.
Поддержание чистоты носков и обуви (использование отбеливателя при стирке) - один из способов предотвратить распространение и распространение грибков. Другой способ предотвратить передачу - это избегать совместного использования обуви и обуви. Стопа спортсмена может передаваться при совместном использовании обуви с инфицированным человеком. Обмен обуви и покупка подержанной обуви - это еще одна форма обмена обуви. Отказ от совместного использования также относится к полотенцам, потому что, хотя и реже, на полотенцах, особенно влажных, могут передаваться грибки.
Уход
Стопа атлета рассасывается без лекарств (рассасывается сама по себе) в 30–40% случаев.[30] Местные противогрибковые препараты неизменно дают гораздо более высокие показатели излечения.[31]
Обычное лечение обычно включает в себя тщательное мытье ног ежедневно или два раза в день с последующим нанесением местное лекарство. Поскольку внешние слои кожи повреждены и подвержены повторному инфицированию, местное лечение обычно продолжается до тех пор, пока не будут заменены все слои кожи, примерно через 2–6 недель после исчезновения симптомов. Держите ноги сухими и соблюдайте правила гигиены (как описано в над разделом по профилактике) имеет решающее значение для уничтожения грибка и предотвращения повторного заражения.
Не всегда достаточно лечить ноги. Если носки или обувь заражены грибком, их повторное ношение может повторно инфицировать (или еще больше заразить) ноги. Носки можно эффективно очищать при стирке с добавлением отбеливателя или водой при температуре 60 ° C (140 ° F).[32] Мытье обуви с помощью отбеливателя может помочь с обувью, но единственный способ быть абсолютно уверенным в том, что нельзя снова заразиться этой болезнью от конкретной пары обуви, - это избавиться от этой обуви.[нужна цитата ]
Чтобы быть эффективным, лечение включает все инфицированные области (например, ногти на ногах, руки, туловище и т. Д.). В противном случае инфекция может продолжать распространяться, в том числе на обработанные участки. Например, оставление грибковой инфекции ногтя без лечения может позволить ему распространиться обратно на остальную часть стопы, чтобы снова стать спортивной стопой.
Аллиламины такие как тербинафин считаются более эффективными, чем азолы для лечения микоза.[13][33]
Тяжелые или продолжительные грибковые инфекции кожи могут потребовать лечения пероральными противогрибковыми препаратами.
Местные методы лечения
Существует множество противогрибковых препаратов местного действия, которые можно использовать при лечении микоза, в том числе: миконазола нитрат, клотримазол, толпафтать (синтетический тиокарбамат), гидрохлорид тербинафина,[17] бутенафина гидрохлорид и ундециленовая кислота. Грибковую инфекцию можно лечить местными противогрибковый агенты, которые могут принимать форму спрея, порошка, крема или геля. Местное применение противогрибкового крема, например бутенафин один раз в день в течение одной недели или тербинафин один раз в день в течение двух недель эффективен в большинстве случаев атлета и более эффективен, чем применение миконазол или же клотримазол.[23] Стопа атлета подошвенного типа более устойчива к местному лечению из-за наличия утолщенной гиперкератотической кожи на подошве стопы.[13] Кератолитический и увлажнитель лекарства, такие как мочевина, салициловая кислота (Мазь Уитфилда ), и молочная кислота являются полезными вспомогательными препаратами и улучшают проникновение противогрибковых средств в утолщенную кожу.[13] Актуальные глюкокортикоиды иногда назначают для снятия воспаления и зуд связанные с инфекцией.[13]
Раствор 1% перманганат калия растворенный в горячей воде - альтернатива противогрибковым препаратам.[34] Перманганат калия - это соль и сильный окислитель.
Устные процедуры
Для тяжелых или рефрактерных случаев микоза орально тербинафин более эффективен, чем гризеофульвин.[2] Флуконазол или же итраконазол также можно принимать внутрь при тяжелых инфекциях стопы спортсмена.[2] Наиболее частым побочным эффектом этих препаратов является расстройство желудочно-кишечного тракта.[2]
Эпидемиология
В глобальном масштабе грибковые инфекции поражают около 15% населения и 20% взрослого населения.[2][21] Спортивная стопа часто встречается у людей, которые носят непроветриваемую (закрывающую) обувь, такую как резиновые сапоги или виниловые туфли.[21][23] Страны и регионы куда едут босиком чаще страдают от атлетической стопы, чем люди, которые обычно носят обувь; в результате болезнь получила название «наказание цивилизации».[35] Исследования показали, что мужчины заражаются в 2–4 раза чаще, чем женщины.[2]
Смотрите также
- Грибок ногтей на ногах, tinea unguium, инфекция, поражающая ногти на ногах
- Траншейная стопа
Рекомендации
- ^ Рапини, Рональд П .; Болонья, Жан Л .; Йориццо, Джозеф Л. (2007). Дерматология: 2-томный набор. Сент-Луис: Мосби. п. 1135. ISBN 978-1-4160-2999-1.
- ^ а б c d е ж грамм час я j k л м п Белл-Сайер, ЮВ; Хан, С.М.; Торгерсон, диджей (17 октября 2012 г.). Белл-Сайер, Салли Е.М. (ред.). «Устные средства от грибковых поражений кожи стопы» (PDF). Кокрановская база данных систематических обзоров. 10: CD003584. Дои:10.1002 / 14651858.CD003584.pub2. ЧВК 7144818. PMID 23076898.
- ^ а б c d е ж «Заболевания, связанные с гигиеной». CDC. 24 декабря 2009 г. В архиве с оригинала 30 января 2016 г.. Получено 24 января 2016.
- ^ а б c d е ж грамм час я j k л Кошик, Н; Pujalte, GG; Риз, СТ (декабрь 2015 г.). «Поверхностные грибковые инфекции». Первая помощь. 42 (4): 501–16. Дои:10.1016 / j.pop.2015.08.004. PMID 26612371.
- ^ а б c «Люди с риском стригущего лишая». CDC. 6 декабря 2015. В архиве из оригинала 7 сентября 2016 г.
- ^ а б «Симптомы стригущего лишая». CDC. 6 декабря 2015. В архиве с оригинала от 20 января 2016 г.. Получено 24 января 2016.
- ^ а б c Мориарти, B; Hay, R; Моррис-Джонс, Р. (июль 2012 г.). «Диагностика и лечение опоясывающего лишая». BMJ. 345 (7): e4380. Дои:10.1136 / bmj.e4380. PMID 22782730. S2CID 38106083.
- ^ а б Хокинс, DM; Смидт, AC (апрель 2014 г.). «Поверхностные грибковые инфекции у детей». Педиатрические клиники Северной Америки. 61 (2): 443–55. Дои:10.1016 / j.pcl.2013.12.003. PMID 24636655.
- ^ Хомей, Ая; Уорбойз, Майкл (2013). Грибковые заболевания в Великобритании и США 1850–2000 гг .: микозы и современность. п. 44. ISBN 9781137377036.
- ^ Perfect, под редакцией Махмуда А. Ганнума, Джона Р. (2009). Противогрибковая терапия. Нью-Йорк: Informa Healthcare. п. 258. ISBN 9780849387869.CS1 maint: дополнительный текст: список авторов (связь)
- ^ а б c d е Страница руководства Merck Professional Edition tinea pedis В архиве 28 января 2015 г. Wayback Machine. Проверено 16 января 2015 года.
- ^ «Нога спортсмена». В архиве из оригинала от 6 декабря 2010 г.. Получено 26 мая 2010.
- ^ а б c d е ж грамм час я j k л м п TIougan, BE; Манчини, AJ; Mandell, JA; Коэн, Делавэр; Санчес, MR (ноябрь 2011 г.). «Кожные заболевания фигуристов, хоккеистов и конькобежцев: часть II - холодовые, инфекционные и воспалительные дерматозы». Спортивная медицина. 41 (11): 967–984. Дои:10.2165/11592190-000000000-00000. PMID 21985216. S2CID 20771331.
- ^ а б Аль Хасан М; Фитцджеральд С.М.; Saoudian M; Кришнасвами Г (2004). «Дерматология для практикующего аллерголога: Tinea pedis и его осложнения». Клиническая и молекулярная аллергия. 2 (1): 5. Дои:10.1186/1476-7961-2-5. ЧВК 419368. PMID 15050029.
- ^ Хайнер Б.Л. (2003). «Дерматофитные инфекции». Американский семейный врач. 67 (1): 101–8. PMID 12537173.
- ^ СП Hirschmann; Рауги GJ (2000). «Пустулезный дерматоз стоп». Журнал Американской академии дерматологии. 42 (1 Пет 1): 132–133. Дои:10.1016 / S0190-9622 (00) 90022-7. PMID 10607333.
- ^ а б c Likness, LP (июнь 2011 г.). «Распространенные дерматологические инфекции у спортсменов и рекомендации по возвращению к игре». Журнал Американской остеопатической ассоциации. 111 (6): 373–379. Дои:10.7556 / jaoa.2011.111.6.373. PMID 21771922.
- ^ Национальный центр здоровья веб-страница на Нога спортсмена В архиве 14 января 2015 г. Wayback Machine. Проверено 14 января 2015 года.
- ^ Флинт, WW; Каин, JD (март 2014 г.). «Ногтевые и кожные заболевания стопы». Медицинские клиники Северной Америки. 98 (2): 213–25. Дои:10.1016 / j.mcna.2013.11.002. PMID 24559870.
- ^ а б Илкит, М; Дурду, М; Каракаш, М. (август 2012 г.). «Кожные реакции id: всесторонний обзор клинических проявлений, эпидемиологии, этиологии и лечения». Критические обзоры в микробиологии. 38 (3): 191–202. Дои:10.3109 / 1040841X.2011.645520. PMID 22300403. S2CID 43906095.
- ^ а б c Гавличкова, Б; Czaika, VA; Фридрих, М. (сентябрь 2008 г.). «Эпидемиологические тенденции микозов кожи во всем мире». Микозы. 51 (Приложение 4): 2–15. Дои:10.1111 / j.1439-0507.2008.01606.x. PMID 18783559.
- ^ Ривера, ЗС; Лосада, L; Nierman, WC (октябрь 2012 г.). «Назад в будущее геномики дерматофитов». мБио. 3 (6): e00381–12. Дои:10.1128 / mBio.00381-12. ЧВК 3487774. PMID 23111872.
- ^ а б c d Эндрюс, доктор медицины; Бернс, М. (май 2008 г.). «Распространенный опоясывающий лишай у детей». Американский семейный врач. 77 (10): 1415–1420. PMID 18533375. В архиве из оригинала от 9 ноября 2013 г.
- ^ Веб-страница Национальной службы здравоохранения о причинах появления стопы у спортсменов В архиве 14 января 2015 г. Wayback Machine
- ^ а б Веб-сайт клиники Мэйо, Факторы риска стопы спортсмена В архиве 7 февраля 2015 г. Wayback Machine
- ^ Руководство Merck Professional Edition. Tinea Pedis В архиве 28 января 2015 г. Wayback Machine
- ^ дель Паласио, Амалия; Маргарита Гарау; Альба Гонсалес-Эскалада и Мо Тереза Кальво. «Тенденции лечения дерматофитозов» (PDF). Биология дерматофитов и других кератинофильных грибов: 148–158. В архиве (PDF) из оригинала 10 июля 2007 г.. Получено 10 октября 2007.
- ^ Де Лука, JF; Адамс, BB; Йосипович, Г. (май 2012 г.). «Кожные проявления спортсменов, участвующих в летних олимпиадах: что должен знать врач спортивной медицины». Спортивная медицина. 42 (5): 399–413. Дои:10.2165/11599050-000000000-00000. PMID 22512412. S2CID 13422078.
- ^ Веб-страница Центров по контролю за заболеваниями на Athlete's Foot В архиве 30 января 2016 г. Wayback Machine. Проверено 11 января 2015.
- ^ Безрецептурные средства для ног В архиве 29 сентября 2007 г. Wayback Machine (Американский семейный врач)
- ^ Кроуфорд Ф; Холлис С (18 июля 2007 г.). Кроуфорд, Фэй (ред.). «Местные методы лечения грибковых поражений кожи и ногтей стопы» (Рассмотрение). Кокрановская база данных систематических обзоров (3): CD001434. Дои:10.1002 / 14651858.CD001434.pub2. ЧВК 7073424. PMID 17636672.
- ^ «Архивная копия» (PDF). Архивировано из оригинал (PDF) 26 сентября 2017 г.. Получено 25 сентября 2017.CS1 maint: заархивированная копия как заголовок (связь)
- ^ Ротта, я; Санчес, А; Гонсалвеш, PR; Отуки, MF; Коррер, CJ (май 2012 г.). «Эффективность и безопасность местных противогрибковых средств в лечении дерматомикоза: систематический обзор». Британский журнал дерматологии. 166 (5): 927–933. Дои:10.1111 / j.1365-2133.2012.10815.x. PMID 22233283.
- ^ «Перманганат калия». В архиве из оригинала 14 мая 2011 г.. Получено 31 марта 2011.
- ^ Гилл, Дэвид; Маркс, Робин (1999). «Обзор эпидемиологии tinea unguium в сообществе». Австралас Дж Дерматол. 40 (1): 6–13. Дои:10.1046 / j.1440-0960.1999.00308.x. PMID 10098282.
внешняя ссылка
 СМИ, связанные с Нога спортсмена в Wikimedia Commons
СМИ, связанные с Нога спортсмена в Wikimedia Commons- «Спортсмен Фут». MedlinePlus. Национальная медицинская библиотека США.
| Классификация | |
|---|---|
| Внешние ресурсы |
