Тиреоидит Хашимотоса - Hashimotos thyroiditis
| Тиреоидит Хашимото | |
|---|---|
| Другие имена | Хронический лимфоцитарный тиреоидит, аутоиммунный тиреоидит, лимфоматозный зоб, болезнь Хашимото |
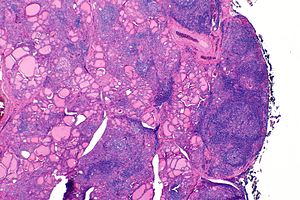 | |
| В щитовидная железа человека с тиреоидитом Хашимото, наблюдаемого в микроскоп при малом увеличении | |
| Специальность | Эндокринология |
| Симптомы | Безболезненно зоб, увеличение веса, чувство усталости, запор, депрессия, сухая кожа, потеря волос[1] |
| Осложнения | Лимфома щитовидной железы.[2] |
| Обычное начало | 30–50 лет[1][3] |
| Причины | Генетический и факторы окружающей среды.[4] |
| Факторы риска | Семейная история, другая аутоиммунное заболевание[1] |
| Диагностический метод | TSH, Т4, антитела против щитовидной железы[1] |
| Дифференциальная диагностика | Болезнь Грейвса, нетоксический узловой зоб[5] |
| Уход | Левотироксин, хирургия[1][5] |
| Частота | 5% в какой-то момент[4] |
Тиреоидит Хашимото, также известный как хронический лимфоцитарный тиреоидит и Болезнь Хашимото, является аутоиммунное заболевание в которой щитовидная железа постепенно разрушается.[1][6] Вначале симптомы можно не заметить.[1] Со временем щитовидная железа может увеличиваться, образуя безболезненный зоб.[1] Некоторые люди со временем развивают гипотиреоз с сопровождающим увеличение веса, усталость, запор, депрессия, потеря волос, и общие боли.[1] По прошествии многих лет щитовидная железа обычно уменьшается в размерах.[1] Возможные осложнения включают: лимфома щитовидной железы.[2]
Считается, что тиреоидит Хашимото возникает из-за сочетания генетический и факторы окружающей среды.[4] Факторы риска включают семейный анамнез этого заболевания и наличие другого аутоиммунного заболевания.[1] Диагноз подтверждается анализами крови на TSH, Т4, и антитиреоидные аутоантитела.[1] Другие состояния, которые могут вызывать подобные симптомы, включают: Болезнь Грейвса и нетоксический узловой зоб.[5]
Тиреоидит Хашимото обычно лечат левотироксин.[1][7] При отсутствии гипотиреоза некоторые могут не рекомендовать лечение, а другие могут лечить, чтобы попытаться уменьшить размер зоба.[1][8] Пострадавшим следует избегать употребления большого количества йод; однако требуется достаточное количество йода, особенно во время беременности.[1] Для лечения зоба хирургическое вмешательство требуется редко.[5]
Тироидит Хашимото поражает около 5% Кавказцы в какой-то момент их жизни.[4] Обычно он начинается в возрасте от 30 до 50 лет и гораздо чаще встречается у женщин, чем у мужчин.[1][3] Показатели заболеваемости растут.[5] Впервые он был описан Японский врач Хакару Хашимото в 1912 г.[9] В 1957 году это было признано аутоиммунным заболеванием.[10]
Признаки и симптомы
Многие симптомы связывают с развитием тиреоидита Хашимото. Наиболее частые симптомы включают: усталость, увеличение веса, бледность или отечность лица, ощущение холода, соединение и боли в мышцах, запор, сухие и редеющие волосы, обильные менструальные выделения или же нерегулярные периоды, депрессия, паническое расстройство, а замедленная частота сердечных сокращений, и проблемы с беременностью и поддержание беременности.[11]
Болезнь Хашимото примерно в семь раз чаще встречается у женщин, чем у мужчин. Это может произойти у подростков и молодых женщин, но чаще появляется в среднем возрасте, особенно у мужчин. У людей, у которых развивается болезнь Хашимото, часто есть члены семьи, у которых есть заболевания щитовидной железы или другие аутоиммунные заболевания, а иногда и сами аутоиммунные заболевания.[12]
Щитовидная железа может стать твердой, большой и дольчатый при тиреоидите Хашимото, но изменения щитовидной железы также могут быть непальпируемыми.[13] Увеличение щитовидной железы связано с лимфоцитарная инфильтрация и фиброз, а не ткань гипертрофия. Хотя их роль в первоначальном разрушении фолликулы неясно, антитела против пероксидаза щитовидной железы или же тиреоглобулин актуальны, так как служат маркерами для выявления заболевания и его тяжести.[14] Считается, что они являются вторичными продуктами Т-клетка -опосредованное разрушение железы.[15]
Он также характеризуется вторжением в ткань щитовидной железы лейкоциты, в основном Т-лимфоциты. Редкое, но серьезное осложнение: лимфома щитовидной железы, обычно B-клеточного типа, неходжкинская лимфома.[16]
Факторы риска
Сильный генетический компонент подтверждается исследованиями на монозиготных близнецах с конкордантностью 38–55%, с еще более высокой конкордантностью циркулирующих антител к щитовидной железе, не связанной с клинической картиной (до 80% у монозиготных близнецов). Ни один из результатов не наблюдался в аналогичной степени у дизиготных близнецов, что свидетельствует в пользу высокой генетической этиологии.[17]
Тиреоидит Хашимото связан с CTLA-4 (цитотоксический Т-лимфоцитарный антиген-4) полиморфизм гена. CTLA-4 подавляет., то есть передает тормозящий сигнал Т-клеткам, поэтому снижение функционирования связано с повышенной активностью Т-лимфоцитов.[18][19] Семейная история заболеваний щитовидной железы является обычным явлением, с HLA-DR5 ген наиболее сильно вовлечен в относительный риск из 3 в Великобритании.[20]
Наличие других аутоиммунных заболеваний является фактором риска развития тиреоидита Хашимото, и обратное также верно.[1] Аутоиммунные заболевания, наиболее часто связанные с тиреоидитом Хашимото, включают: глютеновая болезнь, диабет 1 типа, витилиго, и алопеция.[21]
Предотвратимые факторы окружающей среды, включая высокое потребление йода, дефицит селена, а также инфекционные заболевания и некоторые лекарства были причастны к развитию аутоиммунного заболевания щитовидной железы у генетически предрасположенных людей.[22]
Причастные к этому гены различаются у разных этнических групп, и заболеваемость увеличивается у людей с хромосомными нарушениями, в том числе Тернер, Вниз, и Синдромы Клайнфельтера обычно связаны с аутоантителами против тиреоглобулин и тиреопероксидаза. Прогрессивное истощение этих клеток в результате цитотоксического иммунного ответа приводит к более высокой степени первичного гипотиреоза, проявляющемуся низким уровнем Т3 / Т4 уровни и компенсаторное повышение ТТГ.[нужна цитата ]
Патофизиология
Было предложено несколько механизмов, по которым развивается патология тиреоидита Хашимото.
Различные аутоантитела могут присутствовать против пероксидаза щитовидной железы, тиреоглобулин и Рецепторы ТТГ, хотя у небольшого процента людей эти антитела могут отсутствовать. Как указано в различных исследованиях близнецов, у некоторой части населения могут быть эти антитела без развития тиреоидита Хашимото. Тем не менее, антителозависимая клеточно-опосредованная цитотоксичность является существенным фактором апоптотических последствий тиреоидита Хашимото. Активация цитотоксических Т-лимфоцитов (CD8 + Т-клетки) в ответ на клеточно-опосредованный иммунный ответ, на который влияют хелперные Т-лимфоциты (CD4 + Т-клетки) играет центральную роль в разрушении тироцитов. Как это характерно для гиперчувствительность IV типа, набор макрофаги является еще одним эффектом активации Т-лимфоцитов-помощников, с Чт1 осевые лимфоциты, продуцирующие воспалительные цитокины в ткани щитовидной железы для дальнейшей активации макрофагов и миграции в щитовидную железу для прямого воздействия.[нужна цитата ]
Грубые морфологические изменения в щитовидной железе видны в общем увеличении, которое гораздо более локально узловатое и нерегулярное, чем более диффузные паттерны (например, гипертиреоз ). Несмотря на то, что капсула не повреждена, а сама железа все еще отличается от окружающей ткани, микроскопическое исследование может дать более четкое представление об уровне повреждения.[23]
Гистологически гиперчувствительность проявляется в диффузной инфильтрации паренхимы лимфоцитами, особенно лимфоцитами. плазменные B-клетки, которые часто можно рассматривать как вторичные лимфоидные фолликулы (зародышевые центры, не путать с обычно присутствующими коллоидно-заполненными фолликулы которые составляют щитовидную железу). Атрофия коллоидных тел выстлана Клетки Hürthle, клетки с интенсивно эозинофильный, гранулярная цитоплазма, а метаплазия из нормальных кубовидных клеток, которые составляют выстилку фолликулов щитовидной железы. Тяжелая атрофия щитовидной железы часто проявляется более плотными фиброзными полосами. коллаген который остается в пределах капсулы щитовидной железы.[24]
Диагностика

Диагноз обычно ставится при обнаружении повышенных уровней антител к антитироидной пероксидазе в сыворотке крови, но также возможен серонегативный (без циркулирующих аутоантител) тиреоидит.[25]
Учитывая относительно неспецифические симптомы начального гипотиреоза тиреоидит Хашимото часто ошибочно диагностируется как депрессия, циклотимия, предменструальный синдром, Синдром хронической усталости, фибромиалгия, и реже, так как Эректильная дисфункция или тревожное расстройство. При общем осмотре твердый зоб это часто не болезненно на ощупь;[23] другие симптомы гипотиреоза, такие как периорбитальный микседема, зависят от текущего состояния прогрессирования ответа, особенно с учетом обычно постепенного развития клинически значимого гипотиреоза. Тестирование на тиреотропный гормон (ТТГ), свободный Т3, свободный Т4 и антитела к тиреоглобулину (анти-Tg), антитела к антитироидной пероксидазе (анти-TPO или TPOAb) и антимикросомные антитела могут помочь получить точный диагноз.[26] При более раннем обследовании у человека может наблюдаться повышенный уровень тиреоглобулина из-за преходящего тиреотоксикоз, поскольку воспаление в щитовидной железе вызывает повреждение целостности фолликула щитовидной железы, где хранится тиреоглобулин; Секреция ТТГ передней долей гипофиза увеличивается в ответ на снижение ингибирования отрицательной обратной связи, вторичное по отношению к снижению уровня гормонов щитовидной железы в сыворотке. Как правило, T4 является предпочтительным тестом на гормоны щитовидной железы при гипотиреозе.[27] Считается, что такое воздействие на организм значительного количества ранее выделенных ферментов щитовидной железы способствует обострению нарушения толерантности, вызывая более выраженные симптомы, наблюдаемые позже при болезни. Лимфоцитарная инфильтрация тироцит -ассоциированные ткани часто приводят к гистологически значимому обнаружению зародышевый центр развитие в щитовидной железе.[нужна цитата ]
Мания Хашимото известна как синдром Прасада в честь Ашока Прасада, психиатра, который первым описал его.[28]
Уход
Контроль уровня гормонов
Гипотиреоз вызванный тиреоидитом Хашимото, лечится заместителями гормонов щитовидной железы, такими как левотироксин, трийодтиронин, или же высушенный экстракт щитовидной железы. Таблетка, принимаемая один раз в день, обычно поддерживает нормальный уровень гормонов щитовидной железы. В большинстве случаев лечение необходимо проводить всю оставшуюся жизнь человека. Если гипотиреоз вызван тиреоидитом Хашимото, рекомендуется поддерживать уровень ТТГ ниже 3,0 м3.IU / л.[29]
Прогноз
Явная симптоматическая дисфункция щитовидной железы является наиболее частым осложнением, причем около 5% людей с субклиническим гипотиреозом и хроническим аутоиммунным тиреоидитом ежегодно прогрессируют до тиреоидной недостаточности. Иногда возникают преходящие периоды тиреотоксикоза (чрезмерная активность щитовидной железы), и в редких случаях болезнь может прогрессировать до полного гипертиреоза. Болезнь Грейвса с активным орбитопатия (выпученные, воспаленные глаза). В редких случаях фиброзный аутоиммунный тиреоидит протекает в тяжелой форме. одышка и затруднение глотания, напоминающие агрессивные опухоли щитовидной железы, но такие симптомы всегда улучшаются при хирургическом вмешательстве или кортикостероидной терапии. Первичная В-клеточная лимфома щитовидной железы поражает менее одного человека из 1000, и с большей вероятностью она поражает людей с давним аутоиммунным тиреоидитом.[30]
Эпидемиология
Это заболевание считается наиболее частой причиной первичного гипотиреоза в Северной Америке; как причина неэндемического зоба, он является одним из самых распространенных.[31] Тиреоидит Хашимото в какой-то момент жизни поражает около 5% кавказцев.[4] В США он поражает меньшее количество афроамериканцев, но связано с более высокой смертностью среди афроамериканского населения. [32] Примерно от 1,0 до 1,5 из 1000 человек страдают этим заболеванием в любое время.[31] У женщин он встречается в 8–15 раз чаще, чем у мужчин. Хотя это может произойти в любом возрасте, в том числе у детей, чаще всего оно наблюдается у женщин в возрасте от 30 до 60 лет.[30] Некоторые исследования предполагают связь с ролью плаценты как объяснением половых различий.[33]
Это чаще встречается в регионах с высоким потреблением йода с пищей и среди людей с генетической предрасположенностью.[30]
История
Тиреоидит Хашимото, также известный как болезнь Хашимото, назван в честь японского врача. Хакару Хашимото (1881−1934) из медицинского училища при г. Университет Кюсю,[34] кто первым описал симптомы лиц с лимфоматозный зоб, интенсивная инфильтрация лимфоцитов в щитовидной железе, в 1912 году в немецкой публикации.[35]
В 1957 году это было признано аутоиммунным заболеванием и стало первым идентифицированным органоспецифическим аутоиммунным заболеванием.[10]
Беременность
У беременных женщин с положительным диагнозом тиреоидит Хашимото может быть снижена функция щитовидной железы или железа может полностью выйти из строя.[36] Если женщина имеет положительную реакцию на TPOAb, врачи могут проинформировать ее о рисках для них самих и их младенцев, если они не будут лечиться. «Антитела к тироидной пероксидазе (TPOAb) выявляются у 10% беременных женщин», что представляет риск для этих беременностей.[36] Женщины с недостаточной функцией щитовидной железы, которая не была стабилизирована, подвергаются большему риску рождения ребенка с: низкой массой тела при рождении, респираторным дистресс-синдромом новорожденного, гидроцефалия, гипоспадия, выкидыш и преждевременные роды.[36][37] Скорость трансплантации эмбрионов и успешные исходы беременности улучшаются при лечении Хашимото.[37] Рекомендации состоят в том, чтобы лечить только беременных женщин, которые являются TPOAb-положительными на протяжении всей их беременности, и проверять всех беременных женщин на уровни щитовидной железы.[36] Тесное сотрудничество эндокринолога и акушера приносит пользу женщине и младенцу.[36][38][39] Общество эндокринологов рекомендует проводить скрининг беременных женщин, которые считаются подверженными высокому риску аутоиммунного заболевания щитовидной железы.[40]
Тестирование на антитела к пероксиду щитовидной железы рекомендуется беременным женщинам независимо от исхода беременности. «... [P] повторная беременность играет важную роль в развитии аутоиммунного явного гипотиреоза у женщин в пременопаузе, и количество предыдущих беременностей следует принимать во внимание при оценке риска гипотиреоза у молодых женщин [sic]."[41]
Смотрите также
Рекомендации
- ^ а б c d е ж грамм час я j k л м п о п q «Болезнь Хашимото». NIDDK. Май 2014. В архиве с оригинала 22 августа 2016 г.. Получено 9 августа 2016.
- ^ а б Noureldine, SI; Туфано, РП (январь 2015 г.). «Ассоциация тиреоидита Хашимото и рака щитовидной железы». Текущее мнение в области онкологии. 27 (1): 21–5. Дои:10.1097 / cco.0000000000000150. PMID 25390557. S2CID 32109200.
- ^ а б Hiromatsu, Y; Сато, H; Амино, Н (2013). «Тиреоидит Хашимото: история и перспективы». Гормоны (Афины, Греция). 12 (1): 12–8. Дои:10.1007 / BF03401282. PMID 23624127. S2CID 38996783.
- ^ а б c d е Пызик, А; Grywalska, E; Матияшек-Матушек, Б; Ролинский, J (2015). «Иммунные нарушения при тиреоидите Хашимото: что мы знаем на данный момент?». Журнал иммунологических исследований. 2015: 979167. Дои:10.1155/2015/979167. ЧВК 4426893. PMID 26000316.
- ^ а б c d е Акамизу, Т; Амино, N; ДеГрут, LJ; Де Гроот, LJ; Beck-Peccoz, P; Chrousos, G; Дунганский, К; Гроссман, А; Hershman, JM; Koch, C; Маклахлан, Р. Новый, М; Арматура, R; Певица, фа; Виник, А; Вейкерт, Миссури (2000). «Тиреоидит Хашимото». PMID 25905412. Цитировать журнал требует
| журнал =(помощь) - ^ «Болезнь Хашимото». Управление по охране здоровья женщин Министерства здравоохранения и социальных служб США. 12 июня 2017. В архиве из оригинала 28 июля 2017 г.. Получено 17 июля 2017.
 Эта статья включает текст из этого источника, который находится в всеобщее достояние.
Эта статья включает текст из этого источника, который находится в всеобщее достояние. - ^ «Тиреоидит Хашимото - эндокринные и метаболические нарушения». Руководства Merck Professional Edition. Июль 2016. Получено 30 декабря 2017.
- ^ «Тиреоидит Хашимото - гормональные и метаболические нарушения». Руководства Merck для потребителей. Получено 30 декабря 2017.
- ^ Шенфельд, Иегуда; Сервера, Рикар; Гершвин, М. Эрик (2010). Диагностические критерии аутоиммунных заболеваний. Springer Science & Business Media. п. 216. ISBN 9781603272858.
- ^ а б Мур, Элейн А .; Уилкинсон, Саманта (2009). Перспективы терапии низкими дозами налтрексона: потенциальные преимущества при раке, аутоиммунных, неврологических и инфекционных заболеваниях. Макфарланд. п. 30. ISBN 9780786452583.
- ^ «Болезнь Хашимото - симптомы и причины». Клиника Майо. Получено 5 октября 2018.
- ^ «Информационный бюллетень о болезни Хашимото». Управление по охране здоровья женщин, Министерство здравоохранения и социальных служб США, womenshealth.gov (или girlshealth.gov). 16 июля 2012 г. В архиве из оригинала 2 декабря 2014 г.. Получено 23 ноября 2014.
- ^ Стр.56 в: Staecker, Hinrich; Томас Р. Ван Де Уотер; Ван де Уотер, Томас Р. (2006). Отоларингология: фундаментальные науки и клинический обзор. Штутгарт: Тиме. ISBN 978-0-86577-901-3.
- ^ «Патогенез тиреоидита Хашимото (хронический аутоиммунный тиреоидит)». Своевременно.
- ^ «Тиреоидит Хашимото». NCBI StatPearls. 2019.
- ^ Даян CM, Дэниэлс GH (1996). «Хронический аутоиммунный тиреоидит». Американский семейный врач. 61 (4): 335:99–107. Дои:10.1056 / NEJM199607113350206. PMID 8649497. В архиве из оригинала 13 апреля 2014 г.. Получено 11 апреля 2014.
- ^ Чистяков, Дмитрий А (2005). «Иммуногенетика тиреоидита Хашимото». Журнал аутоиммунных заболеваний. 2 (1): 1. Дои:10.1186/1740-2557-2-1. ЧВК 555850. PMID 15762980.
- ^ Kavvoura, F.K .; Akamizu, T .; Awata, T .; Ban, Y .; Чистяков, Д. А .; Frydecka, I .; Ghaderi, A .; Gough, S.C .; Хиромацу, Ю. (2007). «Полиморфизм гена антигена 4, ассоциированного с цитотоксическими Т-лимфоцитами, и аутоиммунное заболевание щитовидной железы: метаанализ». Журнал клинической эндокринологии и метаболизма. 92 (8): 3162–70. Дои:10.1210 / jc.2007-0147. PMID 17504905.
- ^ Джейкобсон, Эрик М .; Томер, Ярон (2007). «Квинтет гена CD40, CTLA-4, тиреоглобулина, рецептора ТТГ и PTPN22 и его вклад в аутоиммунитет щитовидной железы: назад в будущее». Журнал аутоиммунитета. 28 (2–3): 85–98. Дои:10.1016 / j.jaut.2007.02.006. ЧВК 2043086. PMID 17369021.
- ^ Tandon, N .; Zhang, L .; Уитман, А. П. (май 1991 г.). «Ассоциации HLA с тиреоидитом Хашимото». Клиническая эндокринология. 34 (5): 383–386. Дои:10.1111 / j.1365-2265.1991.tb00309.x. ISSN 0300-0664. PMID 1676351. S2CID 28987581.
- ^ Радетти Г (2014). «Клинические аспекты тиреоидита Хашимото». Детская тиреоидология. Endocr Dev (Рассмотрение). Эндокринное развитие. 26. С. 158–70. Дои:10.1159/000363162. ISBN 978-3-318-02720-4. PMID 25231451.
- ^ Saranac, L .; Zivanovic, S .; Bjelakovic, B .; Стаменкович, H .; Новак, М .; Каменов, Б. (2011). «Почему щитовидная железа так подвержена аутоиммунным заболеваниям». Гормональные исследования в педиатрии. 75 (3): 157–65. Дои:10.1159/000324442. PMID 21346360.
- ^ а б Кумар, Винай (2010). «24: Эндокринная система». Патологические механизмы болезни Роббинса и Котрана (8-е изд.). Филадельфия, Пенсильвания: Эльзевир. п. 1113.
- ^ Кумар, Винай (2010). «24: Эндокринная система». Патологические механизмы болезни Роббинса и Котрана (8-е изд.). Филадельфия, Пенсильвания: Эльзевир. С. 1112–1113.
- ^ Грани, Джорджио; Карботта, Джованни; Неска, Анджела; Д’Алессандри, Мимма; Витале, Мартина; Дель Сордо, Марианна; Фумарола, Анджела (4 октября 2014 г.). «Комплексная оценка для диагностики тиреоидита Хашимото: предложение». Эндокринный. 49 (2): 361–5. Дои:10.1007 / s12020-014-0441-5. PMID 25280964. S2CID 23026213.
- ^ Джаннини, AJ (1986). Биологические основы клинической психиатрии. Нью-Гайд-Парк, штат Нью-Йорк: издательская компания по медицинскому обследованию. стр.193–198. ISBN 978-0-87488-449-4.
- ^ «Обследование по поводу тиреоидита Хашимото: подходы, анализ сывороточного ТТГ и другие исследования, УЗИ». emedicine.medscape.com. Получено 4 декабря 2017.
- ^ «Синдром Прасада». В архиве из оригинала от 9 июня 2011 г.
- ^ «Ваш доктор знает о новых стандартах лаборатории ТТГ?». В архиве из оригинала от 4 декабря 2010 г.
- ^ а б c Фабрицио Монако (2012). Заболевания щитовидной железы. Тейлор и Фрэнсис. п. 78. ISBN 9781439868393.
- ^ а б Кумар, Винай (2010). «24: Эндокринная система». Патологические механизмы болезни Роббинса и Котрана (8-е изд.). Филадельфия, Пенсильвания: Эльзевир. С. 1111–205.
- ^ Boyles, Med Page, 23 мая 2013 г.
- ^ Уилсон, Мелисса А .; Трамбл, Бенджамин С .; Buetow, Kenneth H .; Гарсия, Анджела Р.; Натри, Хейни (1 июля 2019 г.). «Рассол при беременности: эволюция иммунной компенсации в результате беременности лежит в основе половых различий при заболеваниях человека». Тенденции в генетике. 35 (7): 478–488. Дои:10.1016 / j.tig.2019.04.008. ISSN 0168-9525. ЧВК 6611699. PMID 31200807. Получено 2 июля 2019.
- ^ Хакару Хашимото в Кто это назвал?
- ^ Хашимото, Х. (1912). "Zur Kenntnis der lymphomatösen Veränderung der Schilddrüse (Struma lymphomatosa)". Archiv für Klinische Chirurgie (на немецком). 97: 219–248.
- ^ а б c d е Лепутр, Тибо; Дебьев, Фредерик; Грусон, Дэмиен; Домери, Шанталь (1 января 2012 г.). «Снижение выкидышей за счет универсального скрининга и лечения аутоиммунных заболеваний щитовидной железы». Гинекологическое и акушерское обследование. 74 (4): 265–273. Дои:10.1159/000343759. PMID 23147711.
- ^ а б Залетель, Катя (2011). «Физиология щитовидной железы и аутоиммунитет во время беременности и после родов». Обзор клинической иммунологии. 7 (5): 697–707. Дои:10.1586 / eci.11.42. PMID 21895480. Получено 4 октября 2015.
- ^ Budenhofer, Brigitte K .; Дич, Нина; Йешке, Удо; Гертнер, Роланд; Тот, Беттина (27 октября 2012 г.). «(Дис-) функция щитовидной железы при нормальной и нарушенной беременности». Архив гинекологии и акушерства. 287 (1): 1–7. Дои:10.1007 / s00404-012-2592-z. ISSN 0932-0067. PMID 23104052. S2CID 24969196.
- ^ Balucan, Francis S .; Morshed, Syed A .; Дэвис, Терри Ф. (1 января 2013 г.). «Аутоантитела щитовидной железы при беременности: их роль, регуляция и клиническая значимость». Журнал исследований щитовидной железы. 2013: 182472. Дои:10.1155/2013/182472. ЧВК 3652173. PMID 23691429.
- ^ «Эксперты-эндокрины поддерживают скрининг дисфункции щитовидной железы у беременных». Эндокринное общество. Эндокринное общество. 26 марта 2015. Архивировано с оригинал 8 октября 2015 г.. Получено 4 октября 2015.
- ^ Карле, Аллан; Педерсен, Инге Бюлов; Кнудсен, Нильс; Перрилд, Ганс; Овесен, Ларс; Расмуссен, Lone Banke; Лаурберг, Питер (2 апреля 2014 г.). «Развитие аутоиммунного явного гипотиреоза во многом связано с живорождениями и искусственными абортами, но только у женщин в пременопаузе». Журнал клинической эндокринологии и метаболизма. 99 (6): 2241–2249. Дои:10.1210 / jc.2013-4474. ISSN 0021-972X. PMID 24694338.
| Классификация | |
|---|---|
| Внешние ресурсы |
